
내과 외래에서 당뇨병 환자를 보다가 심전도상 심방세동이 발견되는 경우는 드문 일이 아닙니다. 그런 데 막상 환자에게 "심방세동이 있네요"라고 말하면, "그게 당뇨 때문인가요?" 하고 묻습니다. 답이 쉽지 않습니다. 당뇨병이 심방세동을 일으킨 것인지, 우연히 함께 있는 것인지 설명하기 어렵거든요. 실제로 두 질환은 단순한 동반 질환(comorbidity)을 넘어 서로 긴밀하게 연결되어 있습니다. 2024년 유 럽심장학회(ESC) 심방세동 가이드라인은 당뇨병을 심방세동의 중요한 위험인자로 명시하고, 당뇨 환자 에서의 심방세동 관리에 별도의 권고안을 제시하고 있습니다.
ESC 2024 가이드라인과 최신 연구들을 바탕으로 이 두 질환의 관계를 정리해 보겠습니다내과 외래에서 당뇨병 환자를 보다가 심전도상 심방세동이 발견되는 경우는 드문 일이 아닙니다. 그런 데 막상 환자에게 "심방세동이 있네요"라고 말하면, "그게 당뇨 때문인가요?" 하고 묻습니다. 답이 쉽지 않습니다. 당뇨병이 심방세동을 일으킨 것인지, 우연히 함께 있는 것인지 설명하기 어렵거든요. 실제로 두 질환은 단순한 동반 질(comorbidity)을 넘어 서로 긴밀하게 연결되어 있습니다.
2024년 유 럽심장학회(ESC) 심방세동 가이드라인은 당뇨병을 심방세동의 중요한 위험인자로 명시하고, 당뇨 환자 에서의 심방세동 관리에 별도의 권고안을 제시하고 있습니다. ESC 2024 가이드라인과 최신 연구들을 바탕으로 이 두 질환의 관계를 정리해 보겠습니다.
당뇨병과 심방세동, 얼마나 함께 오나?
당뇨병(제2형)은 전 세계적으로 5억 명 이상이 앓고 있 고, 심방세동은 가장 흔한 지속성 부정맥으로 전 인구의 약 2~4%에서 발생하며 우리나라에서도 이미 100만명을 넘어 주요 부정맥입니다. 그런데 이 두 질환은 생각보다 훨씬 자 주 함께 나타납니다.
대규모 역학 연구들을 종합하면, 당뇨병 환자에서 심방세 동의 유병률은 일반 인구에 비해 약 1.4~2.1배 높습니다. 반 대로 심방세동 환자의 20~25%는 당뇨병을 동반하고 있습 니다. 단순한 우연의 일치가 아닌 것입니다. 특히 주목할 점은 당뇨병의 유병 기간이 길수록, 혈당 조 절이 불량할수록 심방세동 위험도가 더 높아진다는 것입니다.
특히 주목할 점은 당뇨병의 유병 기간이 길수록, 혈당 조 절이 불량할수록 심방세동 위험도가 더 높아진다는 것입니 다. 이는 두 질환 사이에 단순한 연관성이 아닌, 인과 관계에 가까운 연결 고리가 존재함을 시사합니다.
왜 당뇨병이 심방세동을 일으킬까?
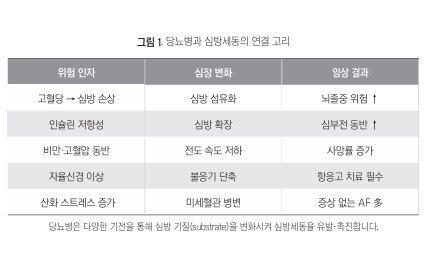
당뇨병이 심방세동의 발생 기반을 만드는 기전은 여러 경로로 설명됩니다. 단순히 "혈당이 높아서"가 아니라, 당뇨병 이 심방이라는 구조물을 서서히 바꿔 놓는 과정입니다.
·심방 섬유화와 구조적 리모델링
당뇨병에서 지속되는 고혈당과 인슐린 저항성은 TGF-β 등의 섬유화 촉진 인자를 활성화합니다. 그 결과 심방 근육 사이에 콜라겐이 침착되어 심방 섬유화가 진행됩니다. 섬유 화된 심방은 전기 신호의 전도 속도가 불균일해지고, 재진 입(reentry) 회로가 형성되어 심방세동의 발생 및 유지에 유 리한 환경을 만듭니다.
·자율신경계 이상
당뇨병 환자에서 흔히 발생하는 자율신경병증 (autonomic neuropathy)은 심장에도 영향을 미칩니다. 교 감신경과 부교감신경의 균형이 무너지면서 심방의 전기적 불안정성이 높아집니다. 이는 동방결절(SA node) 기능 이 상과도 연결됩니다.
·산화 스트레스와 염증
고혈당 상태에서 활성산소(ROS)가 과도하게 생성되고, 만성 저등급 염증이 지속됩니다. CRP, IL-6 등의 염증 마커 가 상승하면 심방 세포막의 이온 채널이 변화하고, 심방 불 응기가 단축되어 심방세동이 발생하기 쉬운 상태가 됩니다.
·동반 질환의 상승 효과
당뇨 환자에서 흔히 동반되는 고혈압, 비만, 수면무호흡 증, 심부전은 각각 독립적으로도 심방세동의 위험인자입니 다. 이러한 위험인자들이 겹칠수록 심방세동 위험도는 배가 됩니다. ESC 2024 가이드라인은 이를 "위험인자 중첩(risk factor clustering)"이라고 표현하며, 포괄적인 위험인자 관 리를 강조합니다.
당뇨 환자의 심방세동, 더 위험합니다
단순히 심방세동이 더 잘 생기는 것만이 문제가 아닙니다. 당뇨병을 동반한 심방세동 환자는 당뇨병이 없는 심방세동 환자보다 예후가 훨씬 나쁩니다.
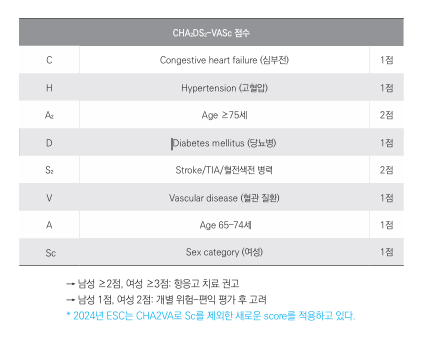
뇌졸중 위험 증가: 당뇨병은 CHA₂DS₂-VASc 점수에서 1점 을 차지합니다. 심방세동만 있는 65세 이상 남성(1점)보다 당뇨가 동반된 남성(2점)은 항응고 치료 적응증에 해당합니 다. 당뇨병은 혈전 형성을 촉진하는 응고 인자를 활성화하 고, 혈소판 기능을 항진시켜 뇌졸중 위험을 독립적으로 높 입니다.
심부전으로의 진행: 당뇨병은 심방세동에 의한 심부 전 발생을 가속화합니다. 당뇨성 심근병증(diabetic cardiomyopathy)이 기저에 있는 상황에서 심방세동까지 겹 치면 심기능이 빠르게 저하됩니다.
무증상 심방세동의 비율: 흥미롭게도 당뇨 환자에서는 심방 세동이 있어도 증상을 못 느끼는 경우가 더 많습니다. 자율 신경병증으로 인해 두근거림(palpitation)이나 불쾌감을 잘 느끼지 못하기 때문입니다. 이 때문에 진단이 늦어지고, 첫 번째 증상이 뇌졸중인 경우도 있습니다.
항응고 치료 — NOAC을 우선으로
당뇨병을 동반한 심방세동 환자에서 항응고 치료는 필수 입니다. ESC 2024 가이드라인은 판막성 심방세동(중등도 이상 승모판 협착증, 기계판막)을 제외한 모든 심방세동에 서 DOAC(Direct oral anticoagulant)을 와파린보다 우선 권 고합니다.
당뇨 환자에서 DOAC이 더 유리한 이유가 있습니다. 당뇨 환자는 흔히 신장 기능이 감소되어 있어 와파린의 치료 범 위(INR 2~3)를 유지하기 어렵습니다. DOAC은 INR 모니터 링이 필요 없고, 와파린보다 뇌졸중 예방 효과가 동등하거 나 우월하면서 출혈 합병증(특히 두개내 출혈)은 더 적습니 다. 아시아인에서 이 효과는 더욱 도드라집니다.
신기능 확인은 필수: 다비가트란(dabigatran)은 신장으로 주로 배설되므로, eGFR < 30 mL/min이면 사용을 피하거나 용량을 조절해야 합니다. 아픽사반(apixaban)은 신기능에 비교적 덜 의존적이어서 신기능이 저하된 당뇨 환자에서 선 호됩니다.
혈당 조절이 심방세동도 막을 수 있을까?
그렇다면 혈당을 잘 조절하면 심방세동도 예방할 수 있을 까요? 결론부터 말하면 "어느 정도는 그렇다"고 할 수 있지 만, 단순하지 않습니다.
대규모 연구들을 분석하면, HbA1c가 높을수록 심방세동 발생 위험이 증가한다는 근거는 있습니다. 그러나 매우 적 극적인 혈당 강하(HbA1c < 6.5%)가 오히려 저혈당 에피소 드를 유발하고, 저혈당 자체가 교감신경 활성화와 QT 연장 을 통해 부정맥을 유발할 수 있다는 점도 중요합니다.
ESC 2024 가이드라인은 심방세동 환자에서 혈당 조절 목표를 " 과도하지 않게" 설정할 것을 권고합니다. ·SGLT2 억제제와 GLP-1 수용체 작용제의 역할 최근 가장 주목받는 분야입니다. SGLT2 억제제 (empagliflozin, dapagliflozin 등)는 혈당 강하 이상의 심혈 관 보호 효과를 보여주고 있습니다.
·SGLT2 억제제와 GLP-1 수용체 작용제의 역할
최근 가장 주목받는 분야입니다. SGLT2 억제제 (empagliflozin, dapagliflozin 등)는 혈당 강하 이상의 심혈 관 보호 효과를 보여주고 있습니다
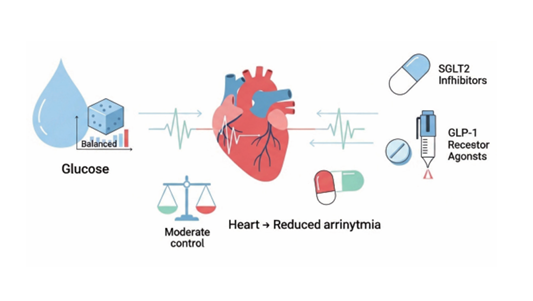
▸ 여러 연구에서 SGLT2 억제제 사용이 심방세동 신규 발 생 및 재발 감소와 연관됩니다.
▸ 심방 내압을 낮추고(이뇨 효과), 심방 섬유화를 억제하 며, 염증을 줄이는 효과가 기전으로 제시됩니다.
▸ ESC 2024 가이드라인은 심부전이 동반된 심방세동 환 자에서 SGLT2 억제제를 적극 권고합니다.
▸ GLP-1 수용체 작용제(semaglutide, liraglutide)도 비만 감소와 항염증 효과를 통해 심방세동 억제에 도움이 될 수 있다는 연구가 축적되고 있습니다
단, 아직 SGLT2 억제제를 심방세동 예방만을 목적으로 처방하는 것은 권고 근거가 부족합니다. 그러나 당뇨·심부 전·심방세동이 겹친 환자라면 SGLT2 억제제 선택이 세 가 지 측면에서 모두 유리한 선택이 됩니다.
임상 실전 — 당뇨 환자에서 놓치기 쉬운 포인트
·심방세동을 적극적으로 찾아야 합니다
앞서 말했듯이 당뇨 환자는 심방세동이 있어도 증상이 없 는 경우가 많습니다. 따라서 당뇨 환자의 정기 검진 시 심전 도 검사를 장기화하는 것이 중요합니다. ESC 2024 가이드라 인은 65세 이상이거나 심혈관 위험인자가 있는 경우 기회적 (opportunistic) 심방세동 선별검사를 권고합니다(Class I). 당뇨 환자라면 연령에 관계없이 이 기준에 쉽게 해당됩니다.
웨어러블 심전도 기기의 역할: 최근 스마트워치나 패치형 심전도 기기를 이용한 장기 모니터링이 가능해졌습니다. 일 회성 심전도에서는 놓친 발작성 심방세동도 수일~수주 모 니터링으로 발견할 수 있습니다. 무증상 심방세동이 많은 당뇨 환자에게 특히 유용합니다.
·혈압과 체중 관리가 심방세동도 막는다.
ESC 2024 가이드라인의 핵심 메시지 중 하나는 "위험인자 조절이 심방세동의 예방과 치료"라는 것입니다. 당뇨 환자 에서 혈압을 130/80 mmHg 이하로 조절하고, 체중을 줄이 면 심방세동의 발생과 재발을 의미있게 줄일 수 있다는 근 거가 충분합니다. 금주·금연·규칙적 운동도 같은 맥락에서 중요합니다.금주·금연·규칙적 운동도 같은 맥락에서 중요합니다.

맺음말
당뇨병과 심방세동은 서로를 강화하는 악순환 관계입니 다. 당뇨병은 심방세동을 유발하고, 심방세동은 당뇨 환자의 예후를 악화시킵니다. 그러나 다행스러운 것은, 혈압·혈당· 체중이라는 수정 가능한 위험인자를 제대로 관리하면 이 악 순환을 끊을 수 있다는 것입니다.
외래에서 당뇨 환자를 볼 때 한 가지만 추가해 보시기 바 랍니다. "심전도, 오늘 한 번 찍어 봅시다." 그 한 장의 심전 도가 환자의 뇌졸중을 막을 수도 있습니다.
References
1. Van Gelder IC, et al. 2024 ESC Guidelines for the manage- ment of atrial fibrillation. Eur Heart J. 2024.
2. Lip GYH, et al. Antithrombotic therapy for atrial fibrillation: CHEST guideline and Expert Panel Report. Chest. 2018.
3. Lau DH, et al. Atrial fibrillation and diabetes mellitus: JACC review topic of the week. J Am Coll Cardiol. 2020.
4. Bai Y, et al. Risk factors associated with in-hospital mortality in patients with atrial fibrillation. Pacing Clin Electrophysiol. 2017.
5. Verma A, et al. Rhythm control in atrial fibrillation. NEJM. 2023.


 제휴문의
제휴문의 공지사항
공지사항 고객센터
고객센터 광고안내
광고안내